Bệnh nhi suy thận mạn giai đoạn cuối
Trước đó, tối 18/12, Bệnh viện Nhi đồng 2 nhận được thông tin từ Trung tâm Điều phối ghép tạng quốc gia về trường hợp hiến tạng từ bệnh nhân chết não tại Bệnh viện Đa khoa tỉnh Bình Dương.
Dưới sự chỉ đạo của Ban giám đốc bệnh viện, đội ngũ bác sĩ tại Bệnh viện Nhi đồng 2 đã nhanh chóng liên hệ với người nhận phù hợp và hoàn thành các xét nghiệm, thủ tục cần thiết. Đồng thời, khẩn trương tổ chức hội chẩn liên bệnh viện với Bệnh viện Chợ Rẫy để chuẩn bị cho việc lấy và ghép thận.
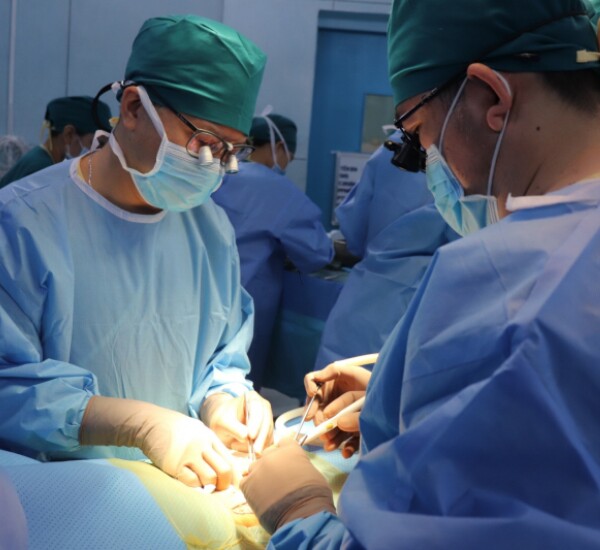
Phẫu thuật ghép tạng cho bệnh nhân nhi bị suy thận mãn tính. (Ảnh minh họa).
Người hiến tặng là bệnh nhân (47 tuổi) được chẩn đoán chết não sau nỗ lực điều trị xuất huyết não tại Bệnh viện Đa khoa tỉnh Bình Dương. Bệnh nhân nhận thận là một bé trai (13 tuổi), bị suy thận mạn giai đoạn cuối kèm bệnh lý thận IgA. Anh ấy đang được chạy thận thường xuyên nhưng không đáp ứng tốt với lịch trình chạy thận.
Trước khi phẫu thuật, bệnh nhân được chỉ định chụp CT mạch máu và siêu âm Doppler để đánh giá mức độ xơ hóa, tắc nghẽn mạch máu vùng chậu. Kết quả cho thấy động mạch chậu ngoài bị xơ hóa, có nhiều vôi hóa, viêm hoàn toàn tĩnh mạch chậu ngoài.
Sau khi xác nhận thận phù hợp, công tác lấy và vận chuyển thận từ Bệnh viện Đa khoa tỉnh Bình Dương về Bệnh viện Nhi đồng 2 được thực hiện ngay dưới sự hộ tống của cảnh sát giao thông và vận chuyển. trong điều kiện bảo quản nghiêm ngặt, đảm bảo không bị hư hỏng trong quá trình vận chuyển.
Ca phẫu thuật gặp nhiều khó khăn
Ca phẫu thuật được thực hiện bởi các bác sĩ của Bệnh viện Nhi đồng 2 và các chuyên gia của Bệnh viện Chợ Rẫy. Dù lường trước những khó khăn có thể xảy ra nhưng trong quá trình phẫu thuật, ê-kíp đã gặp không ít thách thức, đặc biệt trong việc xử lý tình trạng xơ hóa mạch máu vùng chậu nặng của bệnh nhân. Đây là hậu quả của việc điều trị suy thận kéo dài khiến mạch máu giảm độ đàn hồi và tuần hoàn máu. Điều này làm tăng nguy cơ tắc nghẽn, chảy máu hoặc thậm chí hoại tử thận ghép.
Ngoài ra, việc lựa chọn vị trí mạch máu để nối mạch máu thận của người cho và mạch máu của người nhận cũng trở thành một bài toán khó. Mạch máu của trẻ có đường kính nhỏ và thành mỏng nên dễ bị tổn thương khi thao tác. Do động mạch chậu ngoài của bệnh nhân bị xơ hóa nên êkíp phẫu thuật quyết định sử dụng động mạch chậu chung để nối.
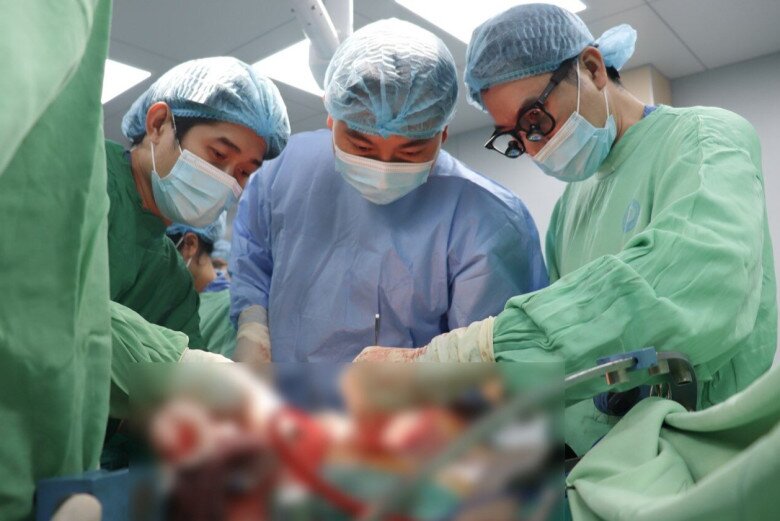
Quá trình phẫu thuật gặp nhiều khó khăn. (Ảnh minh họa).
Sau khi ghép thận thành công, bệnh nhân được chuyển về khu vực hồi sức để theo dõi và điều trị. Trong 24 giờ đầu, các xét nghiệm, xét nghiệm cận lâm sàng cho thấy chức năng thận cải thiện rõ rệt, thận ghép dần thích nghi với cơ thể. Bệnh nhân được theo dõi chặt chẽ bằng siêu âm Doppler hàng ngày, dấu hiệu tưới máu thận ổn định cho thấy thận ghép đang hoạt động tốt.
Theo bác sĩ Phạm Ngọc Thạch – Phó Giám đốc Bệnh viện Nhi đồng 2, việc đánh giá trước mổ đóng vai trò cực kỳ quan trọng trong việc xác định chiến lược thông nối mạch máu. Các phương pháp hình ảnh như CT-scan, siêu âm Doppler giúp đánh giá mức độ xơ hóa và chọn vị trí mạch máu thích hợp, từ đó giảm thiểu rủi ro và tăng khả năng thành công trong phẫu thuật.
Tính đến thời điểm hiện tại, Bệnh viện Nhi đồng 2 đã thực hiện thành công 33 trường hợp ghép thận cho trẻ em, trong đó có 3 trường hợp ghép thận từ người hiến thận chết não.









![[Cập Nhật] Bảng Giá Trầm Hương Mới Nhất Hiện Nay 2024 [Cập Nhật] Bảng Giá Trầm Hương Mới Nhất Hiện Nay 2024](https://anthienhuong.com/wp-content/uploads/2022/11/tram-huong-gia-bao-nhieu-2.jpg)














Ý kiến bạn đọc (0)